|
1 2 3 6 |
/О детях/Новорожденный. Ребенок до года
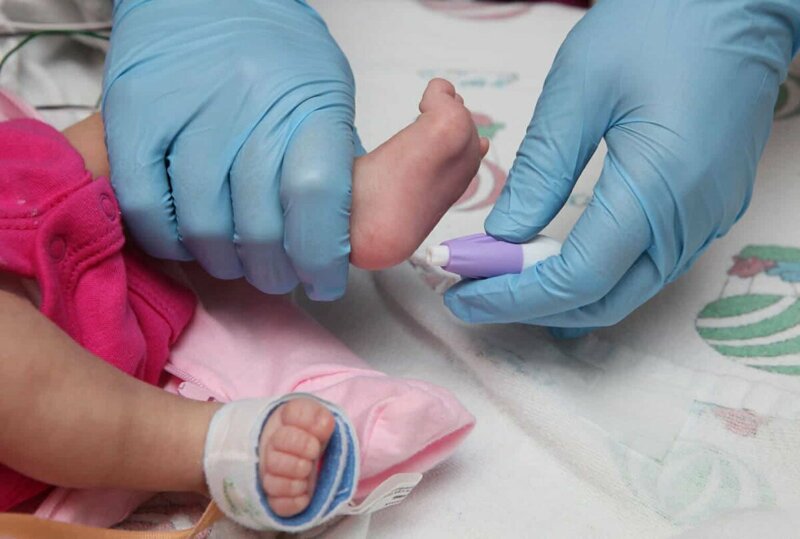
Неонатальный скринингЗачем у младенца берут кровь из пяточки?
Число врожденных заболеваний исчисляется тысячами, но многие из них настолько редки, что не все опытные врачи имеют шанс когда-либо увидеть таких пациентов. И все же около 500 встречаются сравнительно часто, и большую часть из них при своевременной диагностике можно либо вылечить, либо нейтрализовать при помощи правильно подобранного ухода, диеты и лекарств. Чтобы сделать это, не дожидаясь неприятных симптомов, младенцам в роддоме проводят совершенно безопасную процедуру – неонатальный скрининг. Как проводят неонатальный скрининг, какие болезни определяют с его помощью в России, насколько он точен и что делать, если анализ показал положительный результат по одной из патологий – разбираемся вместе!
Как и когда проводят неонатальный скринингПроцедура скрининга в основном проводится в роддоме: после стандартной обработки кожи (спиртом, а потом сухим тампоном) пяточку младенца прокалывают, как и в тех случаях, когда берут «кровь из пальца». Первую капельку крови убирают, а затем аккуратно сдавливают пяточку, чтобы вторая капелька крови впиталась в специальный тест-бланк. Этот бланк с высохшим пятном отправляют в специальную лабораторию.
Кровь для скрининга берут на четвертые сутки после рождения (у доношенных детей) и на седьмые или позже у недоношенных. Анализ делают «натощак», то есть через пару часов после кормления ребенка. Сразу после рождения брать кровь у малыша нецелесообразно, поскольку можно не увидеть проблем с обменом веществ.
Какие заболевания выявляет скрининговый тестСкрининговому тесту (и вообще идее скрининга, то есть массовой однотипной проверки новорожденных) недавно исполнилось 50 лет, хотя и раньше были попытки проверять малышей на ту или иную патологию. Сейчас новорожденных проверяют в 52 странах мира. Число патологий, которые диагностируют, разное в разных странах. Например, в Германии ищут признаки 14 врожденных заболеваний, в США – 40. В России (а вернее – в Советском Союзе) анализ на фенилкетонурию новорожденным стали делать в 1985 году, в 1993 году к нему добавился анализ на гипотиреоз. С 2006 года, согласно приказу Министерства здравоохранения и социального развития Российской Федерации от 22 марта 2006 года N 185 «О массовом обследовании новорожденных детей на наследственные заболевания», в России проводится неонатальный скрининг на пять наследственных заболеваний: фенилкетонурию, гипотиреоз, муковисцидоз, адреногенитальный синдром и галактоземию. Скрининг позволяет своевременно выявлять заболевания — их диагностируют примерно у 350-400 новорожденных в год. Это, что называется, федеральный минимум, — в Москве проверяют новорожденных на 11 заболеваний, в Свердловской области – на 16, в Приморье список расширен до 30.
Уже в нескольких регионах в пробном режиме осуществляется молекулярно-генетическое исследование на спинально-мышечную атрофию (СМА) — тяжелое заболевание, которое постепенно лишает человека возможности двигаться, а потом самостоятельно глотать и дышать. Также в скрининг будет включена диагностика тяжелых комбинированных иммунодефицитов — группы генетических заболеваний. Если новорожденным с такими патологиями в первые три месяца жизни провести трансплантацию костного мозга, то 90 процентов из них выздоровеют.
Расширение обследований в первый год снизит младенческую смертность предположительно на 13 процентов, считает главный внештатный специалист Минздрава по медицинской генетике, директор Медико-генетического научного центра имени Бочкова Сергей Куцев.
Хорошо это или плохо? У медиков не существует единой позиции относительно этого вопроса. Очевидно, что нужно проверять на самые распространенные заболевания, которые без лечения быстро приводят к необратимым последствиям. Благодаря скринингу за десять лет число детей-инвалидов, по статистике Минздрава, сократилось на 30%. Но нужно ли проверять ребенка на неизлечимые болезни? Или болезни, которые не обязательно себя проявят, или проявят спустя годы и даже десятилетия? Вопрос, над которым стоит подумать…
Заболевания, которые выявляют в России при помощи неонатального скринингаКак мы уже упомянули, таких заболеваний пять. У всех этих заболеваний есть нечто общее: больные дети появляются у родителей, каждый из которых, к сожалению, имеет один дефектный ген. Вероятность, что у двух таких родителей появится больной ребенок – 25%. Обычно это становится для родителей полной неожиданностью: ведь и мама, и папа, и их родственники, и даже, порой, старшие дети совершенно здоровы! Расскажем вкратце о каждом из заболеваний, определяемых при помощи неонатального скрининга.
ФенилкетонурияКак проявляется это заболевание? В организме человека неправильно усваивается аминокислота фенилаланин. Она поступает в наш организм только с пищей, и при отсутствии лечения уже через три месяца в организме ребенка могут наступить необратимые изменения: отставание в нервно-психическом развитии, судороги, дерматиты, затем развивается глубокая умственная отсталость.
Частота заболевания – 1 из 5 (по другим данным – из 7) тысяч новорожденных. Чем поможет ранняя диагностика болезни? Специальное питание позволяет ребенку нормально развиваться – он ничем не будет отличаться от сверстников.
ГипотериозКак проявляется это заболевание? Дефицит гормонов щитовидной железы уже с рождения проявляется вялостью, отечностью, затянувшейся желтухой. У ребенка хриплый голос, запоры, плохо заживает пупочная ранка, кожа сухая, язык увеличен. Менее тяжелые формы могут не иметь никаких симптомов заболевания в течение первых месяцев жизни, но в дальнейшем развивается задержка физического и психического развития ребенка. Возможно, заболевание пройдет само по себе в течение первого года жизни – это так называемый «транзиторный гипотиреоз». Он обычно вызван проблемами со здоровьем у беременной женщины или дефицитом йода в ее питании. Однако чаще патология развития достается ребенку вместе с дефектными генами обоих родителей.
Какова вероятность, что ребенок заболеет? Врожденный гипотиреоз (обычный и транзиторный) встречается у 1 из 2-3 тысяч новорожденных.
Чем поможет ранняя диагностика болезни? Своевременно подобранная гормональная терапия позволяет, при пожизненном приеме, вести совершенно обычный образ жизни.
Адреногенитальный синдромКак проявляется заболевание? Адреногенитальный синдром связан с патологией развития надпочечников – важных органов, производящих гормоны. Их дефицит может привести к тяжелому состоянию уже в первые месяцы жизни ребенка: из-за дефицита солей возникнет рвота, обезвоживание и, без экстренной помощи – смерть. Впрочем, столь страшным образом патология проявляется редко, иногда она может быть в первый год и вовсе незаметна у мальчиков, а вот у девочек еще при рождении неправильное строение наружных половых органов, иногда это даже мешает определить пол ребенка. В будущем эта форма заболевания может привести к задержке роста, нарушению полового развития и бесплодию.
Какова вероятность, что ребенок заболеет? Заболевание встречается у одного из 5-9 тысяч новорожденных.
Чем поможет ранняя диагностика болезни? Препараты гормонов надпочечников восполнят дефицит собственных гормонов и помогут избежать потери солей и возникновения тяжелого состояния у новорожденных. Девочкам, возможно, потребуются пластические операции, чтобы наружные половые органы имели естественный вид. Даже в случае легкого течения заболевания им необходимо постоянное наблюдение у гинеколога-эндокринолога.
МуковисцидозКак проявляется заболевание? Муковисцидоз – одно из самых тяжелых наследственных заболеваний, к сожалению, неизлечимое и трудно корректируемое. Повреждение гена приводит к нарушению транспорта солей через мембраны клеток, в результате чего секрет желез пищеварительной и дыхательной системы становится вязким, он с трудом проходит по протокам. Большинство детей, имеющих заболевание, выглядят здоровыми при рождении. Но уже в первые месяцы жизни появляются затяжной кашель, частые бронхиты и пневмонии, нарушения стула, вздутие живота и боли в животе, задержка физического развития.
Какова вероятность, что ребенок заболеет? Муковисцидоз встречается у одного из 7-10 тысяч новорожденных.
Чем поможет ранняя диагностика болезни? К сожалению, вылечить муковисцидоз нельзя, и даже полностью снять его проявления или предотвратить прогрессирование заболеванияневозможно. Но постоянное лечение существенно повышает уровень жизни больного: ребенку потребуются ферменты, антибиотики, препараты, способствующие отхождению мокроты, физиотерапия.
ГалактоземияКак проявляется заболевание? Галактоземия – наследственное заболевание обмена веществ, в организме отсутствует способность усваивать сахар, содержащийся в молоке. Это происходит из-за нарушения (мутации) в структуре гена, который отвечает за синтез фермента, расщепляющего галактозу. Первые признаки заболевания порой появляются уже на первой неделе жизни новорожденного, и они связаны с нарушением работы печени: желтуха и низкое содержание сахара в крови. Затем могут возникнуть различные симптомы поражения нервной системы: вялость или судорог, а также рвота, понос и другие нарушения со стороны ЖКТ. Затем развивается цирроз печени, умственная отсталость и катаракта глаз.
Какова вероятность, что ребенок заболеет? Галактоземия встречается у одного из 30-100 тысяч новорожденных.
Чем поможет ранняя диагностика болезни? Специальное питание, не содержащее галактозу, позволяет практически полностью исключить любые проявления заболевания. Ребенок не будет ничем отличаться от своих сверстников.
Неонатальный скрининг дал положительный результат. Что делать?Прежде всего – перепроверить, поскольку ложноположительные диагнозы отнюдь не редкость, особенно этим отличается тест на муковисцидоз. Если повторное исследование подтвердит диагноз, то вам потребуется встреча со специалистом. В случае с фенилктонурией и галактоземией вас будет сопровождать врач-диетолог, при гипотиреозе и адреногенитальном синдроме – эндокринолог, а в случае с муковисцидозом – пульмонолог. Кроме того, во всех областных городах страны есть консультационные центры для больных муковисцидозом; в Новосибирске они работают в Детской больнице скорой помощи на Красном проспекте (для маленьких горожан) и в Областной клинической больнице (для жителей области). 17.06.2020
обновлено и дополнено 8.11.22 Подготовила Антонина Рыбакова
Полностью с вами согласна. СМА сейчас очень часто встречается у нас в России, но его даже здесь не лечат, всё заграницей. У моей знакомой, она сама с Беларусии, девочка уже 8 мес борется с этой болезнью. Пришлось аж в Израиль ехать, чтобы хоть какая-то поддержка была. А потом родители в годик узнают ,что ребенок болен.а до этого им льют в уши"ребенок ленится, ждите".в итоге время упущено,и польза от лечения уже будет минимальна,и ходить ребенок не будет.а если бы при рождении выявляли, своевременной терапией можно было бы исправить ситуацию. |
[Рецепты от сибмам]  Хрустящие лепёшки с луком [Об истории - увлекательно]  Школы в дореволюционной России: гимназия, реальное училище, земское училище… Актуальные темы форумов
О чем бы еще поныть...))) Том 25 (Обо всем)Пятиклассники 2025-2026 (Школа и школьники. Вузы и ссузы, студенчество)Наши обеды и ужины-26. Фото обязательно, рецепт желательно (Кулинарный форум)ED’ART - красивая и удобная обувь для вас (Совместные закупки Хобби-клуба (Барнаул и Алтайский край))Аромат дня -16 (Клуб любителей парфюма)Библиомания-2026 (Культурная жизнь)Кто что читает? Том 23 (Культурная жизнь)М.Micallef и Nina Ricci Love in Paris (Парфюмерные распивы)Читательский квест 2026 (Культурная жизнь)Все о размере вознаграждения риэлторов и АН ( Все о недвижимости. Дома, квартиры, коттеджи)
Объявления
Одежда,и т.д.(новое ) Мальчикам (Барнаул. ДО Детская одежда )Платье Польша 46р-р (Барнаул. ДО Одежда для взрослых)*/*обменяю разное для дома, семьи, детей. (Пункт обмена и проката)Одежда для мальчика (германия, Сша, Франция) (Детская одежда на рост от 122 до 151 см)Пряжа "Кашемировая" Astra Premium (Товары для рукоделия (ДО) Объявления)Продам магнитный конструктор (Детские товары (ДО) в Новосибирске)Подготовка к Егэ и Огэ по информатике (Помощь в обучении. Репетиторы (ДО))Комнатные цветы (Цветочный рынок. Объявления по домашним растениям)Продам комплект шторы/покрывало для детской (Детские товары (ДО) в Новосибирске)Большой обмен. Добавила 16.01.26 (Пункт обмена и проката)
Увидели ошибку?
выделите фрагмент текста мышкой и нажмите "ctrl+enter"
ошибки в отзывах пользователей не исправляются |